De ce este cancerul pancreatic cel mai mortal cancer? Există o modalitate de a-l preveni?
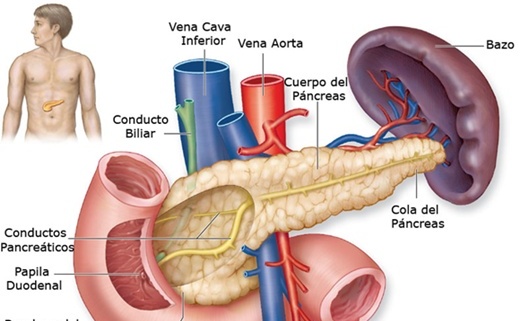
Situat în etajul superior al cavităţii abdominale, în spatele stomacului, pancreasul este un organ lung de 15-20 cm, aplatizat, care îndeplineşte o dublă funcţie - digestivă şi endocrină. Cele două funcţii principale pe care le are pancreasul sunt producerea de enzime pentru a ajuta la digestie şi trimiterea hormonului insulină (printre altele) pentru a controla nivelul de glucoză din sânge în organism.
Cancerul pancreatic este o boală în care se formează celule maligne în ţesuturile pancreasului. Este cel mai letal dintre cancere, cu o rată de supravieţuire generală actuală de cinci ani de aproximativ 7%. În prezent, este a patra cea mai frecventă cauză de deces prin cancer în Statele Unite. Şi, potrivit doctorului Brian Geister, oncolog certificat, cancerul pancreatic va deveni principala cauză a deceselor cauzate de cancer în America până în 2030.
Potrivit estimărilor Societăţii Americane de Cancer din 2022, aproximativ 62.210 persoane vor fi diagnosticate cu cancer pancreatic, iar aproximativ 49.830 de persoane vor muri din această cauză.
De ce este cancerul pancreatic atât de mortal?
Potrivit Rachnei T Shroff, profesor asociat de medicină şi şefă a secţiei de oncologie medicală GI la University of Arizona Cancer Center, cancerul pancreatic este considerat o boală mortală din mai multe motive. În primul rând, deoarece nu produce multe simptome specifice, este rareori detectat în stadii incipiente, când este cel mai curabil. Simptomele sale ies la suprafaţă doar după ce s-a răspândit la alte organe. Prin urmare, aproximativ 80 la sută dintre pacienţi prezintă stadii avansate. Ea a mai explicat că stadiul "avansat" înseamnă că, practic, cancerul este local avansat şi nu poate fi îndepărtat chirurgical sau că a făcut metastaze la alte organe. Tendinţa bolii de a face metastaze în alte părţi ale corpului este al doilea motiv pentru care este atât de letal.
Cauzele majore ale cancerului pancreatic
Cancerul pancreatic este cauzat de mutaţii ale ADN-ului care au loc din cauza unor predispoziţii genetice, a unor factori legaţi de stilul de viaţă, cum ar fi consumul de alcool şi fumatul, sau poate apărea din întâmplare.
Mutaţii moştenite: Aceste persoane moştenesc un ecxemplar al genei mutante de la unul dintre părinţi. Având o predispoziţie genetică, riscul lor de a dezvolta cancer pancreatic este mai mare decât cel al persoanelor care nu au gena mutantă. Cu toate acestea, nu toţi aceştia vor face cancer. Pe măsură ce îmbătrânesc, exemplarul bun al genei unei celule din pancreas poate fi deteriorat şi astfel ajung să aibă două gene deteriorate. Şi, ca urmare, acea celulă va creşte anormal şi, eventual, va forma un cancer pancreatic.
Factori legaţi de stilul de viaţă: Fumatul şi consumul de alcool pot provoca cancer pancreatic. Persoanele care fumează sunt de două până la trei ori mai predispuse să dezvolte această boală decât cele care nu fumează. De asemenea, consumul cronic şi intens de alcool poate duce la inflamarea repetată a pancreasului, care la rândul său poate duce la apariţia cancerului pancreatic.
Apariţie întâmplătoare: Atunci când o celulă din corpul nostru se divide, aceasta îşi copiază tot ADN-ul pentru noua celulă. Organismul nostru copiază în mod constant ADN-ul şi produce celule noi. Cu toate acestea, se întâmplă totuşi greşeli în copierea ADN-ului. Şi dacă una dintre aceste greşeli deteriorează o genă cheie asociată cancerului într-o celulă pancreatică, atunci se poate forma un cancer.
Multe cazuri de cancer pancreatic sunt întâmplătoare, deşi multe gene joacă un rol în dezvoltarea acestuia. Principalele gene mutante ale cancerului pancreatic includ KRAS, P53, P16 şi SMAD4.
Semne şi simptome timpurii ale cancerului pancreatic
Una dintre cele mai mari provocări cu care se confruntă comunitatea medicală este detectarea cancerului pancreatic în stadii incipiente. Nu există semne revelatoare pentru cancerul pancreatic, iar simptomele sale sunt nespecifice şi similare cu cele ale altor boli.
Simptomele comune ale cancerului pancreatic pot include:
- Icter nedureros: îngălbenirea pielii şi a albului ochilor poate apărea atunci când tumora din capul pancreasului blochează canalul biliar.
- Dureri abdominale care se extind spre spate.
- Pierderea poftei de mâncare.
- Pierdere în greutate din motive necunoscute.
- Scaune de culoare deschisă şi grase.
- Urină de culoare închisă.
- Mâncărimi ale pielii.
- Diagnostic nou de diabet sau diabet existent care devine mai greu de controlat.
- Tromboză venoasă.
- Oboseală.
Potrivit Dr. Shroff, simptomele cancerului pancreatic depind de localizarea tumorii primare în pancreas. De exemplu, dacă tumora este localizată în capul sau în gâtul pancreasului, pacientul poate prezenta pierdere în greutate, icter sau colangită. Deoarece canalul biliar comun care drenează întregul arbore biliar trece prin capul pancreasului, la pacienţii care au tumori la nivelul capului pancreasului, unul dintre primele lucruri care se întâmplă este obstrucţionarea sau blocarea acelui canal biliar comun. Acesta este motivul pentru care în tumorile pancreatice din capul pancreasului sunt mai predispuse să prezinte icter.
Dacă tumora se află în corpul pancreatic, pacientul poate avea dureri epigastrice sau de spate. Problemele legate de durere sunt într-adevăr legate de anatomia regiunii, deoarece există o întreagă şi bogată reţea de fibre nervoase care urcă şi coboară pe vasele de sânge care traversează abdomenul, inclusiv plexul celiac. Prin urmare, localizarea tumorii determină ce nervi sunt declanşaţi şi, de asemenea, determină adesea unde este durerea. Pe lângă durerile de spate cauzate de tumorile localizate în coada pancreasului, pacientul poate avea simptomele din alte părţi ale corpului în care cancerul pancreatic a făcut metastaze.
După cum putem vedea, simptome precum pierderea în greutate, durerile abdominale, mâncărimi ale pielii şi oboseala pot fi cauzate de multe alte boli. Aşadar, de multe ori, înainte ca cineva să se gândească în sfârşit să facă o tomografie computerizată sau să facă alte teste pentru cancerul pancreatic, este deja prea târziu.
Factori de risc ai cancerului pancreatic
Din păcate, majoritatea cazurilor de cancer pancreatic nu pot fi prevenite, iar riscul mediu de cancer pancreatic pe parcursul vieţii este de aproximativ 1 la 64. Cu toate acestea, putem încerca să evităm mulţi dintre factorii de risc controlabili care ne cresc şansele de a dezvolta cancer pancreatic.
Factorii de risc controlabili includ:
- Fumatul: Se crede că aproximativ 25 la sută dintre cazurile de cancer pancreatic au fost cauzate de fumat. Fumatul de ţigări şi chiar utilizarea produselor din tutun fără fum pot, de asemenea, creşte riscul.
- Obezitatea: Persoanele obeze au un risc cu 20 la sută mai mare de a dezvolta cancer pancreatic decât persoanele cu o greutate normală. Iar riscul este, de asemenea, mai mare pentru persoanele cu greutate normală, dar cu greutate în plus la nivelul taliei.
- Consumul de alcool: Consumul mare de alcool poate duce la pancreatită cronică, care poate fi un precursor al cancerului pancreatic.
- Dieta: Unele alimente conţin vitamine, minerale şi alte substanţe nutritive care pot reduce riscul de cancer pancreatic.
- Substanţe chimice: Expunerea la substanţe chimice, cum ar fi pesticidele şi produsele petrochimice, poate creşte riscul de cancer pancreatic.
Factorii de risc necontrolabili includ:
- Vârsta: Cu cât se înaintează în vârstă, cu atât creşte riscul de cancer pancreatic. Nouăzeci la sută dintre pacienţi au peste 55 de ani, iar 70 la sută au peste 65 de ani.
- Sexul: Mai mulţi bărbaţi dezvoltă cancer pancreatic decât femeile.
- Etnia: Persoanele de culoare sunt mai predispuse să dezvolte cancer pancreatic decât persoanele caucaziene, hispanice sau asiatice.
- Antecedente familiale: Persoanele cu mutaţii genetice moştenite prezintă un risc crescut de cancer pancreatic. Mai exact, o persoană poate avea un risc crescut dacă două sau mai multe dintre rudele sale de gradul întâi sau cel puţin trei membri ai familiei sale au fost diagnosticaţi cu cancer pancreatic.
Cancerul pancreatic în relaţie cu alte boli
Multe studii au indicat că persoanele cu diabet, în special pe termen lung, prezintă un risc crescut de a dezvolta cancer pancreatic. Alte studii clinice au constatat că persoanele cu diabet nou-înfiinţat, în special cele care dezvoltă brusc diabet mai târziu la vârsta adultă au cele mai mari şanse de a avea cancer pancreatic. Totuşi, diabetul este mult mai frecvent decât cancerul pancreatic şi nu toate persoanele cu diabet vor dezvolta cancer pancreatic.
De asemenea, unele sindroame genetice pot provoca cancer pancreatic, cum ar fi sindromul ereditar de cancer mamar şi ovarian. Acest sindrom este cauzat de mutaţiile BRCA.
Există o relaţie dovedită între mutaţiile BRCA şi cancerul pancreatic. O mutaţie BRCA dublează aproximativ riscul de a dezvolta cancer pancreatic pe parcursul vieţii. Cu toate acestea, cancerul de sân este, de asemenea, mult mai frecvent decât cancerul pancreatic.
Potrivit unui studiu, persoanele cu o infecţie anterioară cu hepatita B au un risc crescut de a dezvolta cancer pancreatic.
Tratamente actuale pentru cancerul pancreatic
În prezent, tratamentele pentru cancerul pancreatic pot cuprinde orice combinaţie dintre cele cinci tipuri de tratament standard, inclusiv intervenţii chirurgicale, chimioterapie şi proceduri de radioterapie.
- Intervenţia chirurgicală: utilizată pentru a îndepărta tumora pancreatică.
- Radioterapie: utilizează raze X de energie înaltă sau alte tipuri de radiaţii pentru a distruge celulele canceroase sau pentru a le împiedica să crească.
- Chimioterapia: utilizează medicamente pentru a opri creşterea celulelor canceroase şi este una dintre cele mai frecvent utilizate metode de tratament pentru cancerul pancreatic.
- Chimioterapie şi radioterapie: o combinaţie de chimioterapie şi radioterapie.
- Terapia ţintită: utilizează medicamente sau alte substanţe pentru a identifica şi ataca anumite celule canceroase, încercând în acelaşi timp să minimizeze daunele aduse celulelor normale.
Totuşi, cancerul pancreatic este mult mai rezistent la chimioterapie în comparaţie cu alte tipuri de cancer. Prin urmare, pacienţii cu cancer pancreatic au la dispoziţie mai puţine opţiuni decât pacienţii cu alte tipuri de cancer.
Potrivit Dr. Shroff, pilonul principal al tratamentului pentru cancerul pancreatic în stadiu avansat rămâne chimioterapia, cum ar fi FOLFIRINOX, un tip de chimioterapie care utilizează patru medicamente, inclusiv acid folinic, fluorouracil, irinotecan şi oxaliplatin. Un alt tip de chimioterapie obişnuit utilizează medicamentele gemcitabină plus nab-paclitaxel, unele studii dovedind că acestea au crescut rata de supravieţuire a cancerului pancreatic.
Dr. Shroff a spus că există grupuri de pacienţi care au alte opţiuni. De exemplu, pentru pacienţii care au cancer pancreatic asociat cu o mutaţie BRCA. Dacă după ce au fost trataţi iniţial cu anumite tipuri de chimioterapie care implică oxaliplatin sau cisplatin şi dacă sunt receptivi la aceste tratamente, pot fi eligibili pentru o terapie ţintită care utilizează un inhibitor PARP. Inhibitorii PARP sunt un grup de inhibitori farmacologici ai enzimei poli (ADP riboză) polimeraza şi sunt aprobaţi de FDA pentru tratarea multor tipuri de cancere cu mutaţii BRCA, inclusiv a cancerului pancreatic, ca terapie orală de întreţinere pentru pacienţi după chimioterapia iniţială.
Există, de asemenea, un mic procent de pacienţi care pot fi identificaţi prin profilarea genomică cuprinzătoare sau prin testarea biomarkerilor, ca având un cancer cu instabilitate ridicată microsateliară. Aceşti pacienţi ar putea fi eligibili pentru imunoterapie.
Potrivit Institutului de Cercetare a Cancerului, singurul tratament care poate vindeca potenţial pacienţii cu cancer pancreatic este îndepărtarea chirurgicală completă a pancreasului. Cu toate acestea, mai puţin de 20 la sută dintre aceşti pacienţi sunt eligibili pentru această operaţie şi mulţi dintre ei vor recidiva după operaţie, deoarece celulele canceroase au făcut deja metastaze înainte de operaţie. În plus, deşi este posibil să trăiască fără pancreas, aceşti pacienţi vor deveni diabetici şi vor trebui să ia regulat insulină şi medicamente care contin enzime pentru a ajuta la menţinerea unui nivel normal de zahăr în sânge şi a capacităţii de a digera alimentele pentru tot restul vieţii.
Imunoterapie emergentă pentru tratarea cancerului pancreatic
Pe lângă metodele tradiţionale de tratament menţionate mai sus, imunoterapia se arată promiţătoare ca tratament mai puţin toxic pentru cancerul pancreatic. Sistemul nostru imunitar ne protejează organismul împotriva invadatorilor străini, inclusiv a bacteriilor, toxinelor şi virusurilor. Totuşi, celulele canceroase pot juca o festă sistemului nostru imunitar, dezvoltând modificări genetice care împiedică celulele imunitare să le recunoască drept o ameninţare. Celulele canceroase pot apoi să metastazeze în alte părţi ale corpului, evitând în acelaşi timp sistemul imunitar.
Imunoterapia utilizează medicamente ca să stimuleze sistemul nostru imunitar pentru a-l ajuta să caute şi să ucidă celulele canceroase. Din nefericire, potrivit doctorului Shroff, în prezent imunoterapia joacă un rol doar pentru un mic subgrup de pacienţi, aproximativ 3 la sută din toate cazurile de cancer pancreatic, care au un nivel ridicat de MSI (încărcătură de mutaţii tumorale ridicată).
Cu toate acestea, mulţi din comunitatea medicală consideră că viitorul pentru tratarea cancerului pancreatic este reprezentat de imunoterapie. De exemplu, Spitalul Johns Hopkins testează în cadrul unor studii clinice imunoterapii dezvoltate recent.
Există, de asemenea, studii clinice care combină un inhibitor PARP cu un agent de blocare a punctelor de control. Deoarece enzimele PARP ajută la repararea celulelor deteriorate, inhibitorul PARP blochează în schimb enzimele şi face ca celulele canceroase să se repare mai greu.
La începutul anului 2022, un studiu clinic naţional, randomizat, efectuat de Şcoala de Medicină Perelman de la Universitatea din Pennsylvania şi sponsorizat de Institutul Parker pentru Imunoterapia Cancerului a arătat că o combinaţie de chimioterapie cu imunoterapie poate dezlănţui capacitatea anticancerigenă a sistemului imunitar împotriva cancerului pancreatic. Rezultatele studiului au fost publicate ulterior în Nature Medicine.
Studiul la scară mică a avut 34 de participanţi care erau pacienţi cu cancer pancreatic avansat. Aceştia au fost randomizaţi să primească imunoterapia nivolumab cu două medicamente de chimioterapie, nab-paclitaxel şi gemcitabină. Rata lor de supravieţuire la un an s-a îmbunătăţit de la o medie de 35 la sută cu chimioterapie singură la 57,7 la sută, ceea ce este semnificativ mai mare.
Un prim studiu clinic de mică amploare efectuat de echipa doctorului Robert Vonderheide, director al Abramson Cancer Center de la Universitatea din Pennsylvania, în 2021, a sugerat că chimioterapia poate perturba substanţial rezistenţa tumorilor pancreatice la imunoterapie, făcând astfel ca această combinaţie de tratament să fie mai eficientă. Echipa doctorului Vonderheide intenţionează acum să testeze această abordare la scară mai mare.
Potrivit Dr. Shroff, există multe cercetări în curs de desfăşurare care încearcă să afle cum să facă o tumoare rece, una care în mod normal nu este sensibilă la imunoterapie, să devină mai receptivă la imunitate. Unele date sugerează că anumite combinaţii de imunoterapie pot face ca micro-mediul imunitar să fie puţin mai receptiv la terapiile imunitare tradiţionale, cum ar fi inhibitorii punctelor de control. Toate acestea se află în prezent în format de studiu clinic. Şi, de asemenea, există terapiile celulare CAR T (CT), care necesită o ţintă foarte clară. Deşi nu există o ţintă evidentă care să fie prezentă la majoritatea pacienţilor cu cancer pancreatic, comunitatea medicală se perfecţionează în identificarea unora dintre aceste ţinte potenţiale şi în dezvoltarea de terapii celulare în jurul acestora, de asemenea.
Este posibil să supravieţuieşti cancerului pancreatic pe termen lung?
În ciuda ratei mici de supravieţu a cancerului pancreatic, există supravieţuitori pe termen lung şi este chiar posibil să se recupereze complet.
Dr. Shroff consideră că este bucuros să îşi vadă pacienţii supravieţuitori pe termen lung trăind cea mai bună viaţă şi atingând etape importante. Unii dintre pacienţii ei au suferit o rezecţie chirurgicală şi o rezecţie curativă în urmă cu mai mulţi ani, chiar zece ani.
De exemplu, un tânăr tată a doi copii a fost diagnosticat cu cancer pancreatic în urmă cu aproximativ şapte ani, a fost supus unei intervenţii chirurgicale şi chimioterapiei şi a putut să-şi vadă copiii crescând. Un alt pacient, care a urmat un tratament de chimioterapie şi nab-paclitaxel timp de aproape patru ani, încă călătoreşte şi face drumeţii regulate în munţi cu soţia sa şi petrece timp cu copiii săi. Iar în 2011, a sărbătorit nunta fiicei sale. Pentru doctorul Shroff, scopul tratamentului împotriva cancerului nu este doar de a prelungi viaţa pacientului, ci şi de a-i oferi acestuia cea mai bună calitate a vieţii.
În opinia doctorului Shroff, cancerul are tendinţa de a fi un "semnal de alarmă" pentru unii pacienţi. Drept urmare, aceştia fac tot ceea ce le stă în putinţă pentru a lupta împotriva bolii şi a se simţi mai bine, cum ar fi modificarea dietei. Unii dintre ei îşi creează o listă de lucruri pe care vor să le facă cu adevărat, să vadă oamenii pe care vor să îi vadă şi să călătorească în locurile pe care vor să le viziteze. Mulţi dintre pacienţii ei şi-au redefinit priorităţile şi şi-au restructurat viaţa pentru a se asigura că trăiesc fiecare zi la maxim şi că se bucură şi apreciază fiecare moment pe care îl au. Iar acest lucru este, de asemenea, un memento pentru ea, de a nu accepta niciodată nimic de la sine.
Modalităţi de a reduce riscul de cancer pancreatic
Din păcate, majoritatea cazurilor de cancer pancreatic nu pot fi prevenite. Cu toate acestea, putem reduce riscul de a dezvolta această boală prin evitarea factorilor de risc menţionaţi mai sus.
Potrivit Dr. Shroff, lucrurile pe care le putem controla sunt toate legate de stilul de viaţă. De exemplu, pentru a reduce riscul, oamenii ar trebui să renunţe la fumat, să menţină o greutate sănătoasă, să păstreze o dietă echilibrată, bogată în fructe, legume şi carne slabă pentru a evita diabetul şi să îşi limiteze consumul de alcool.
De asemenea, deoarece aproximativ 3 la sută până la 5 la sută dintre cancerele de pancreas sunt cauzate de mutaţii moştenite sau de linia germinală, dacă cineva are un istoric familial de cancer, este foarte important ca el sau ea să se supună unor teste genetice şi unui screening pentru cancer.
S-au depus multe eforturi pentru diagnosticarea precoce şi/sau pentru modalităţile de screening pentru cancerul pancreatic. În prezent, nu există teste simple pentru cancerul pancreatic. Cu toate acestea, există cercetări active la Johns Hopkins care vizează dezvoltarea unui test pentru cancerul pancreatic în sânge, urină şi scaun.
Potrivit doctorului Shroff, studiile de până acum care au analizat screeningul fie prin abordări radiografice, fie prin abordări endoscopice nu au demonstrat un beneficiu dramatic în ceea ce priveşte supravieţuirea, cu excepţia pacienţilor cu risc potenţial ridicat care au mutaţii germinale sau moştenite. Cu toate acestea, există o mulţime de tehnologii interesante în spaţiul biopsiei lichide. Biopsia lichidă este un test efectuat pentru a detecta cancerul prin colectarea şi analiza biomarkerilor din celulele canceroase din sângele periferic.
Aşadar, detectarea precoce prin identificarea ADN-ului tumoral circulant sau a ADN-ului liber de celule este accesibilă prin intermediul unor simple prelevări de sânge.
La fel ca şi în cazul altor tipuri de cancer, depistarea precoce a cancerului pancreatic poate duce la cele mai bune rezultate pe termen lung. Atunci când se detectează cancerul pancreatic, pot fi utilizate următoarele teste şi proceduri:
- Examinare fizică şi examinarea istoricului de sănătate.
- Tomografie computerizată: Denumită şi tomografie axială computerizată, această procedură realizează o serie de imagini detaliate ale pancreasului.
- RMN (imagistică prin rezonanţă magnetică): Această procedură realizează, de asemenea, o serie de imagini detaliate ale pancreasului prin utilizarea unui magnet şi a undelor radio.
- Studii de chimie a sângelui: O probă de sânge este verificată pentru a măsura cantităţile de anumite substanţe, iar o cantitate neobişnuită a unei anumite substanţe poate fi un semn de boală.
- Testul markerilor tumorali: Similar studiilor de chimie a sângelui, această procedură examinează o probă de sânge, urină sau ţesut pentru a măsura cantităţile anumitor substanţe, care se numesc markeri tumorali.
- Scanare PET (tomografie cu emisie de pozitroni): Această procedură este utilizată pentru a găsi celule tumorale maligne în pancreas.
- Ecografie: Aceasta constă în utilizarea undelor sonore pentru a examina structurile din organism.
- Ecografia endoscopică (EUS): Un endoscop poate fi introdus în organism pentru a reflecta unde sonore de înaltă energie în pancreas pentru a produce ecouri, care vor forma o imagine a ţesuturilor pancreatice.
- Laparoscopie: Aceasta este o procedură chirurgicală pentru a verifica dacă există semne de boală în pancreas, prin efectuarea unor mici tăieturi pe peretele abdominal şi introducerea unui laparoscop prin tăieturi pentru a vizualiza pancreasul şi a face fotografii detaliate.
- Biopsie: Verificarea la microscop a celulelor sau ţesuturilor îndepărtate pentru a detecta semne de cancer pancreatic.
Deoarece cancerul pancreatic poate interfera cu producţia de enzime şi hormoni pancreatici, digestia alimentelor şi calitatea generală a vieţii pacientului vor fi afectate în mod negativ. Cu toate acestea, anumite alimente şi obiceiuri privind dieta pot ajuta pacienţii să lupte împotriva cancerului pancreatic:
- Consumul a şase până la opt mese mici şi echilibrate la intervale regulate poate îmbunătăţi nivelul de energie al pacientului.
- Menţinerea hidratării pe tot parcursul zilei: Se recomandă să se bea aproximativ 2 litri de apă pe zi.
- Evitarea zaharurilor, carbohidraţilor şi grăsimilorla mese pentru a ajuta la menţinerea unui nivel stabil al zahărului din sânge şi pentru a reduce sarcina pancreasului.
- A avea alimente bogate în proteine la fiecare masă: alimentele bogate în proteine includ carnea slabă (pasăre şi peşte), tofu, fasole, ouă şi unt de nuci.
- Consumul de alimente care sunt uşor de digerat.
- Consumul a cel puţin cinci porţii de fructe şi legume pe zi, deoarece acestea sunt bogate în antioxidanţi, care pot ajuta la combaterea cancerului pancreatic.